Ģenētiskais skrīnings
Mūsu komanda atbildēs uz visiem jautājumiem: Dr. Violeta Fodina, Dr. Irina Kovaļova Dr. Liene Korņejeva, Dr. Ārijs Lapsa. Šajā īsajā rakstā mēģināsim atbildēt uz visiem jautājumiem, saistītiem ar ģenētiku grūtniecības laikā.
Skrīnings jeb sijājošā diagnostika ir precīza un savlaicīga iespējamo augļa ģenētisko anomāliju (Dauna sindroma u.c.) atklāšana auglim ar testiem, izmeklējumiem vai citām procedūrām īsā laika posmā, atsijājot personas, kurām slimības varbūtība ir maza; savukārt personas ar pozitīviem vai aizdomīgiem skrīninga rezultātiem nosūtāmas pie ārsta diagnozes noteikšanai un tālākas taktikas izvēlei.
Kādas metodes izmanto prenatālā diagnostikā?
Prenatālai diagnostikai pielieto tādas metodes kā:
* ultraskaņas skenēšanu,
* dažādu bioķīmisko marķieru noteikšanu mātes asinīs vai augļūdeņos,
* arī tādas invazīvas diagnostikas metodes kā horija bārkstiņu biopsija un amniocentēze.
Vai prenatālas diagnostikas metodes ir kaitīgas?
Dažas no prenatālās diagnostikas metodēm ir nekaitīgas (ultrasonogrāfija, seruma marķieru noteikšana), bet invazīvās ir saistītas ar zināmu risku augļa attīstībai un grūtniecības norisei.
Vai prenatālā diagnostika ir jāveic visām grūtniecēm?
Prenatālā diagnostika ir jāveic visām grūtniecēm.
* Invazīva (piem., amniocentēze) prenatālā diagnostika ir jāveic visos gadījumos, ja ir izmainīti mātes specifiskie asins plazmas bioķīmiskie un/vai ultrasonogrāfiskie rādītāji, jo augļa hromasomālu patoloģiju 100% apstiprināt vai izslēgt ir iespējams tikai izanalizējot augļa ģenētisko materiālu, kas iegūts ar invazīvo diagnostiko manipulāciju palīdzību (horijs vai augļūdeņi).
Kādos gadījumos ir vajadzīga ģenētiķa konsultācija?
Ģenētiķa konsultācija un prenatālā diagnostika rekomendēta gadījumos, ja kādam no vecākiem ir hromosomu anomālijas vai iedzimtas slimības un/vai ja ir konstatētas augļa strukturālas vai hromosomālas anomālijas, lai novērstu risku iespējamību topošās grūtniecības laikā. Gadījumā, ja Jums tika konstatētas hromosomu patoloģijas pastāv iespēja piedzemdēt veselu bērnu, izmantojot predemplantācijas ģenētisku diagnostiku.
Pirmā trimestra skrīnings: skausta krokas mērīšana un bioķīmisko marķieru noteikšana
Kas ir skausta kroka?
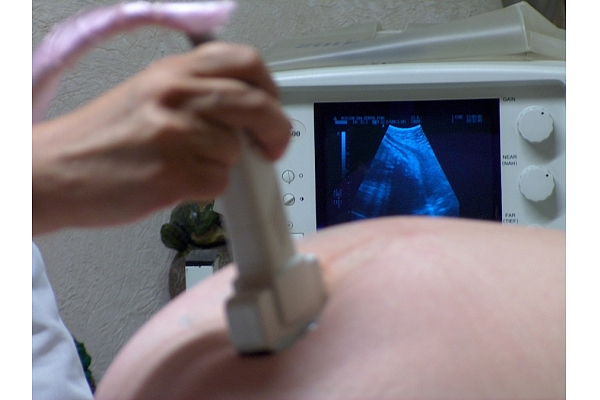
Skausta kroku (NT – nuchal translucency) veido šķidruma uzkrāšanās zemādas slānī augļa skausta rajonā – galvaskausa lejasdaļā un kakla daļā, kuru iespējams konstatēt ar ultrasonogrāfijas metodi.
Ko darīt, ja auglim ir palielināta skausta kroka?
Palielinātas skausta krokas gadījumā ģenētiski normāliem augļiem, ko konstatē no 11. līdz 14. grūtniecības nedēļām, rekomendē pēc atkārtotas sonogrāfijas un PAPP-A testa procedūras veikšanas, kā arī ārsta konsīlija veikt horija bārkstiņu biopsiju, ja nuchae nav izteikti palielināta, ir jāiziet detalizētu ultrasonogrāfisku izmeklēšanu 18. – 20. nedēļā ar obligātu sirds un lielo asinsvadu struktūru novērtēšanu, ir rekomendēta arī augļa ehokardiogrāfija.
Kas veic augļa skausta krokas mērīšanu?
I trimestra skrīninga ietvaros NT mērīšana riska novērtēšanai jāveic tikai speciāli apmācītiem un sertificētiem ultrasonogrāfijas speciālistiem, lai garantētu tās kvalitāti.
Kas ir bioķīmiskie marķieri?
I trimestra divi bioķīmiskie marķieri parādās mātes serumā tajā pat laikā, kad tiek izmeklēta NT (skausta kroka). Tie ir PAPP-A (ar grūtniecību saistītais plazmas proteīns A – pregnancy associated plazma protein A) un brīvais β-hCG (human chorionic gonadotropin). Ja auglim ir iedzimtas saslimšanas, šie rādītāji ir izmainīti.
* Ja nav iespējams veikt I trimestra skrīningu un/vai NT mērījumus, kā arī nav iespējams veikt 2. etapa riska aprēķinu I trimestrī, iesakāms II trimestra bioķīmiskais skrīnīngs – trīs marķieru tests (triple test), ietverot vienu asins analīzi laikā no 15 līdz 20+6 nedēļām (vislabāk 15+2 - 17 nedēļās)
Kā notiek ģenētiskais skrīnings?
Ģenētiskais skrīnings notiek 3 etapos:
1.etaps
Visām grūtniecēm neatkarīgi no vecuma veic I trimestra (11.–13.+6 ned.) augļa ultrasonogrāfiju un kombinēto bioķīmisko skrīningu.
Iedzimto anomāliju riska aprēķinā iekļauj:
* mātes vecumu
* kakla krokas biezumu
* brīvā βHGT un PAPP-A seruma līmeņa vērtības
1. Pacientes ar riska aprēķinu <1:1000 tiek iekļautas zema hromosomālo augļa patoloģiju riska grupā un pacientes turpina novēroties pie ginekologa.
2. Pacientes ar riska aprēķinu 1:51 – 1:1000 tiek iekļautas vidēji augsta riska grupā, kurām nepieciešama padziļināta izmeklēšana 2. etapā.
3. Pacientes ar riska aprēķinu ≥ 1:50 tiek iekļautas augsta riska grupā un tiek nosūtītas pie speciālista.
2.etaps
Vidēja riska grupas grūtniece (ar riska aprēķinu 1:51 – 1:1000) tiek nosūtītas pie speciālista diagnostikā; tiek veikta atkārtota ultrasonogrāfija un papildus izvērtēti I trimestra ultrasonogrāfijas marķieri – 11.–13.+6 grūtniecības nedēļā. Tajā pašā laikā tiek veikti kombinētā riska aprēķini.
* Ja koriģētais risks ir ≥ 1 : 250, tad rezultātu interpretē kā pozitīvu un grūtniecei rekomendē veikt augļa kariotipa (hromosomu komplekta) diagnostiku ar invazīvām metodēm
* Ja koriģētais risks ir < 1 : 251, tad rezultātu interpretē kā negatīvu. Grūtnieces turpina novēroties pie ginekologa. Obligātas izmeklēšanas: 2.trimestra grūtniecības skrīnings un augļa ehokardiogrāfija.
Dažos gadījumos grūtniecēm, neskatoties uz negatīviem ģenētiskā skrinīnga rezultātiem, kā arī normālu augļa kariotipu, piedāvā augļa ehokardiogrāfiju
* Ginekologa konsultācija ar kompetenci prenatālajā diagnostikā ir ieteicama sievietēm ar neskaidras izcelsmes zemu PAPP-A līmeni mātes serumā I trimestrī vai neskaidras izcelsmes paaugstinātu HGT un AFP vai samazinātu brīvā estriola līmeni mātes serumā II triimestrī
3.etaps
Detalizētu II trimestra ultrasonogrāfija (18 – 21+6 nedēļās) augļa anatomijas un augšanas novērtēšanai piedāvā visām grūtniecēm.
* Ja sievietes gestācijas laiks ir lielāks par 21+ 6 nedēļām un trīs marķieru tests nav iespējams, US marķieri jāinterpretē kopā ar vecumu
* Ja II trimestra ultrasonogrāfijā konstatē izolētu ieslēgumu sirds struktūrā ("golfa bumba"), bet risks Dauna sindromam pēc I trimestra skrīninga rezultātiem ir mazāks par 1:1000, tālāka izmeklēšana vai atkārtota US nav nepieciešama. Ja pēc I trimestra skrīninga rezultātiem Dauna sindroma risks ir lielāks par 1:1000, sievietei piedāvā veikt amniocentēzi. Šī robežvērtība ir izvēlēta, pamatojoties uz faktu, ka tāds ieslēgums sirds struktūrā II trimestra ultrasonogrāfijā palielina Dauna sindroma risku divas reizes
* Ja II trimestra ultrasonogrāfijā tiek konstatēta plexus chorioideus cista, tā nav indikācija amniocentēzei, ja vien šī atrade nav saistīta ar
- palielinātu Dauna sindroma vai Edvardsa sindroma risku pēc skrīninga rezultātiem
- citu/ -ām patoloģiju/ -ām US izmeklējumā
- mātes vecumu 35 gadi un vairāk
* Ja II trimestra ultrasonogrāfijā tiek konstatēts vairāk kā viens marķieris, vai ehogēnas zarnas, vai palielināts skausta krokas izmērs, vai jebkura strukturāla vai augšanas anomālija, sieviete tiek nosūtīta pie ginekologa ar kompetenci prenatālājā diagnostikā
Prenatālās diagnostikas invazīvās procedūras
Kas ir horija bārkstiņu biopsija?
Prenatālās diagnostikas metode hromosomālas vai ģenētiskas patoloģijas noteikšanai auglim, kuras laikā caur dzemdes kakliņu vai caur grūtnieces vēdera priekšējo sienu un dzemdes sienu iegūst horija audus. Horija bārkstiņu biopsiju parasti veic laikā no 11. līdz 12+6. grūtniecības nedēļai. Ar procedūru saistītie iespējamie riski ir infekcija, augļa ūdens noplūšana un mazūdeņainības veidošanās, kā arī grūtniecības pārtraukšanās draudi 0,5 – 1% gadījumu.
Kas ir amniocentēze?
Prenatālās diagnostikas metode, ar kuras palīdzību no augļūdeņiem iegūst augļa izcelsmes šūnas (amniocītus), kuras savairojot un pēc tam analizējot iegūst augļa materiālu hromosomālas anomālijas atklāšanai. Augļa ūdens iegūšanai rūpīgā ultrasonogrāfijas kontrolē ar adatu veic dūrienu caur grūtnieces vēdera priekšējo sienu (caur ādu, zemādu, dzemdes sienu) un paņem 10 – 15 ml augļūdens. Punkciju izdara dzemdes augšējā daļā ultrasonogrāfijas kontrolē, lai redzētu placentas piestiprināšanās vietu un augļa lokalizāciju. Amniocentēzi parasti veic laikā no 15. līdz 20+6. grūtniecības nedēļai. Amniocentēzes iespējamas komplikācijas ir augļa traumatizācija, priekšlaicīgas dzemdības, jaundzimušo respiratora mazspēja, stājas patoloģija bērnibā, mātes izoimunizācija (asinīs parādās antivielas), augļūdens embolija un infekcija. Tomēr tiek uzskatīts, ka ar procedūru saistītas grūtniecības pārtraukšanās risks nepārsniedz 0,6 – 0,86%.
Kas ir kordocentēze?
Prenatālās diagnostikas metode, ar kuras palīdzību tiek iegūts un analizēts asins paraugs no augļa nabassaites ģenētisku anomāliju atklāšanai. Kaut arī šī metode ļauj ātri veikt hromosomu analīzi, kordocentēze ir saistīta ar augstu iespējamu komplikāciju risku, un šī procedūra tiek izmantota tikai augsta ģenētiska riska grūtniecību gadījumā, kad amniocentēze, horiju bārkstiņu biopsija vai ultrasonogrāfija nav informatīvas vai izmeklējumu rezultāti nav pārliecinoši. Kordocentēzi veic ultrasonogrāfijas kontrolē, nosakot placentas lokalizāciju un nabassaites vēnas piestiprināšanās vietu; caur grūtnieces vēdera priekšējo sienu un dzemdes sienu tiek ievadīta adata un no nabassaites vēnas tiek paņemts augļa asins paraugs. Tā kā agrā grūtniecības laikā augļa nabassaites vēnas sieniņas ir trauslas, kordocentēzi veic ne ātrāk kā no 17. grūtniecības nedēļas. Grūtniecības pārtraukšanās risks, veicot šo procedūru, ir 1 – 2%
Ava Riga
Zaļā iela 1, Rīga, LV-1010
Tālrunis uzziņām 67111117
e-pastu: avariga@avariga.eu
Foto: Stock.XCHNG