Bipolārie traucējumi: Simptomi, cēloņi, diagnostika un ārstēšana
Raksta autore: Liena Lapiņa, psihiatre
Vizināšanās amerikāņu kalniņos ne vienmēr sagādā jautrību. Ja biļeti braucienam piespēlē dzīve, nevis izvēlies iegādāties pats, atrakcija var izvērsties patiesi nogurdinošā un biedējošā pieredzē. Lai gan neviena no metaforām nespēj precīzi atspoguļot, ko jūt un pārdzīvo cilvēks ar bipolārajiem garastāvokļa traucējumiem, tos tēlaini mēdz pielīdzināt, piemēram, braucienam amerikāņu kalniņos, kuros stāvi kāpumi mijas ar negaidītu traukšanos lejup, vai laikapstākļiem, kas mēdz būt tikpat mainīgi un grūti prognozējami.
Bipolārie garastāvokļa traucējumi ir cikliskas norises psihiska slimība, kam raksturīgas izteiktas garastāvokļa svārstības (no pacilāta līdz nomāktam) ar atbilstošām izmaiņām enerģijas un aktivitātes līmenī, domāšanā un miega režīmā. Bipolārie traucējumi skar aptuveni vienu procentu iedzīvotāju un vienlīdz bieži attīstās gan sievietēm, gan vīriešiem. Traucējumi var sākties jebkurā vecumā, tomēr visbiežāk vēlīnos pusaudža gados vai agrīnā pieaugušā vecumā. Slimības izpausmes katram pacientam ir individuālas un simptomi laika gaitā var mainīties, taču ārstēšanās visbiežāk ir nepieciešama visa mūža garumā. Bipolārajiem traucējumiem raksturīgi augsti pašnāvību rādītāji (no 15 līdz pat 35%), tāpēc īpaši svarīga nozīme ir ārstēšanai, ārstēšanas norādījumu ievērošanai un labai sadarbībai ar aprūpē iesaistītajiem speciālistiem.
Bipolāro traucējumu izpausmes
Bipolāro ciklu laikā persona piedzīvo mānijas/hipomānijas vai depresijas epizodi (skatīt 1. tabulu).
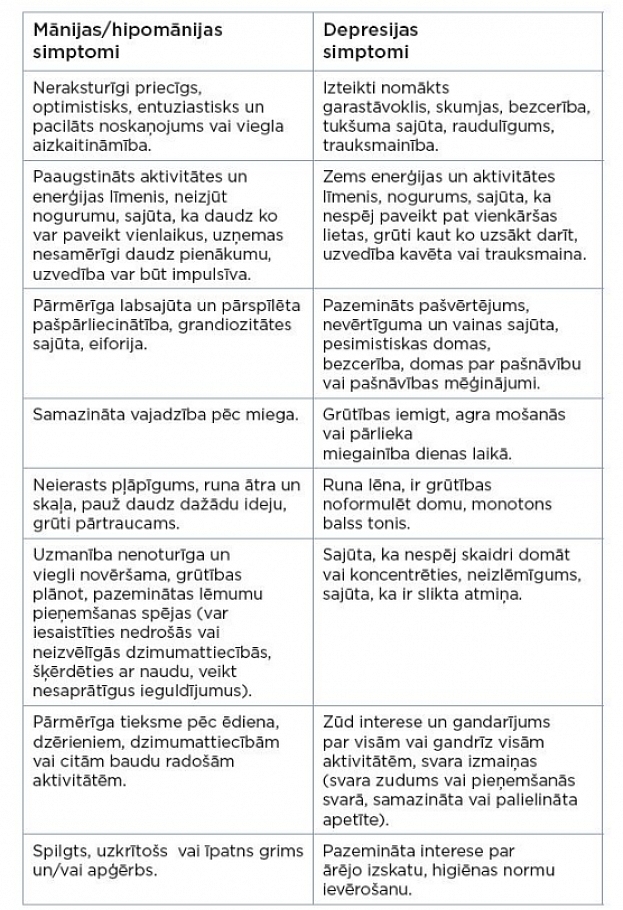
Foto: 1. tabula. Mānijas, hipomānijas un depresijas izpausmes.
Mānijas laikā vērojams neierasti pacilāts garastāvoklis, laimes sajūta un enerģijas pārpilnība. Persona jūtas ļoti pārliecināta par sevi, īpaša, talantīga un ietekmīga. Ir samazināta vajadzība pēc miega (dažas stundas diennaktī) un augsts aktivitātes līmenis. Runa un kustības kļūst ātrākas un intensīvākas. Domu ir daudz, tās ātri mainās, rodas nereālistiskas idejas (piemēram, nerealizējami biznesa plāni). Augstais enerģijas līmenis un pašvērtējums rada mānīgu visvarenības sajūtu, kas mudina uzņemties pārlieku daudz pienākumu un iesaistīties sev neraksturīgā riskantā uzvedībā (pārmērīga alkohola lietošana, naudas nelietderīga šķērdēšana, iesaistīšanās nedrošās dzimumattiecībās un cits). Uzvedība kļūst impulsīva, it īpaši, ja lietots alkohols vai narkotiskās vielas. Pavājinās lēmumu pieņemšanas spējas, zūd spēja skaidri domāt. Iespējami arī psihotiski pārdzīvojumi aplamu pārliecību vai halucināciju veidā, piemēram, pārliecība, ka persona ir kāda slavenība vai ka viņai piemīt pārdabiskas spējas. Mānijas stāvoklis rada apkārtējiem pamanāmas problēmas ģimenē, darba vai mācību vietā un citās sociālajās vidēs, un visbiežāk ir nepieciešama ārstēšanās slimnīcā. Mānijas epizodē pacienti lielākoties neapzinās savus veselības traucējumus un uzvedības neadekvātumu. Epizodes laikā pieņemtie lēmumi, dotie solījumi un veiktās rīcības nereti vēlāk raisa nožēlu, vainas un kauna sajūtu.
Salīdzinot ar māniju, hipomānijas izpausmes ir vieglākas. Arī hipomānijas laikā ir pamanāmi paaugstināts garastāvoklis, enerģijas un aktivitātes līmenis, bet simptomi nav tik izteikti, lai traucētu ikdienas funkcionēšanai. Hipomānijā nav konstatējami psihotiski pārdzīvojumi.

Foto: Freepik.com/ freepik
Pēc mānijas vai hipomānijas visbiežāk veidojas “emocionālā bedre” jeb depresija - nomākts garastāvoklis ar enerģijas izsīkumu un intereses trūkumu. Pacienti jūtas noguruši, iztukšoti, vientuļi un atsvešināti no apkārtējiem cilvēkiem. Samazinās vēlme kontaktēties un pavadīt laiku ar ģimeni un draugiem. Zūd interese par aktivitātēm, kas iepriekš patika. Bezcerības sajūta veicina domas par paškaitējumu, nāvi vai pašnāvību. Depresijai padziļinoties, var attīstīties psihotiski simptomi, piemēram, nepamatota pārliecība, ka persona ir finansiāli izputināta. Depresijas simptomi lielākoties ir tik izteikti, ka būtiski ierobežo spēju veikt darba vai mācību pienākumus, iesaistīties sociālajā dzīvē vai veidot attiecības ar tuviniekiem.
Mānija/hipomānija visbiežāk ir īsāka, lielāko daļu laika bipolāro traucējumu pacienti pavada depresijā, kas var ilgt pat vairākus mēnešus. Gada laikā attīstās vidēji viena vai divas bipolāro traucējumu epizodes. Mānijai ir tendence biežāk attīstīties pavasaros vai rudeņos.
Klīniskajā praksē izdala vairākus bipolāro traucējumu veidus, no kuriem trīs galvenie ir:
- I tipa bipolārie traucējumi - novērota vismaz viena mānijas epizode, pirms vai pēc kuras bijusi viena vai vairākas depresijas un/vai hipomānijas epizodes;
- II tipa bipolārie traucējumi - piedzīvota vismaz viena depresijas epizode un vismaz viena hipomānijas epizode, bet nav bijušas mānijas epizodes;
- ciklotīmija attiecas uz indivīdiem, kuriem divu gadu periodā bijušas nelielas garastāvokļa svārstības ar hipomānijas un depresijas simptomiem, tomēr depresijas simptomi nav bijuši tik izteikti vai ilgstoši, lai varētu noteikt depresijas epizodi. Lielākoties šīs garastāvokļa maiņas izjūt kā nesaistītas ar ārējiem notikumiem.
Cēloņi un riska faktori
Precīzus iemeslus bipolāro traucējumu attīstībai zinātnieki joprojām nav atklājuši, tomēr uzskata, ka traucējumu izcelsmē nozīme ir šādiem faktoriem:
- bioloģiskas atšķirības smadzeņu struktūrā un funkcionēšanā. Atklāts, ka bipolāro traucējumu pacientu smadzenes atšķiras no to personu smadzenēm, kuriem nav šo traucējumu vai ir citi psihiatriski traucējumi. Minēto izmaiņu izpēte joprojām turpinās, un klīniskajā praksē attēldiagnostikas metodes vai diagnostiskos testus, kas ļautu tās konstatēt, pagaidām neizmanto;
- ģenētiskie faktori. Ir dati par to, ka noteikti gēni paaugstina risku bipolāro traucējumu attīstībai. Zinātnieki ir vienisprātis, ka slimību neizraisa bojājums kādā vienā gēnā, bet iesaistīti ir vairāki gēni, kuru izpēte turpinās. Par slimības palaidējfaktoru var kļūt nopietni psihotraumējoši dzīves notikumi (piemēram, tuva cilvēka nāve), kuru ietekmē aktivējas gēni, kas atbild par bipolāro traucējumu attīstību.
Svarīgi arī apzināt un izvairīties no faktoriem, kas var veicināt slimības epizožu attīstību (skatīt 2. tabulu).

Foto: 2. tabula. Faktori, kas var veicināt bipolāro traucējumu epizožu attīstību.
Vai bipolārie traucējumi pārmantojas ģimenē?
Bipolārie traucējumi ir viena no psihiatriskajām slimībām, kam ir augsta pārmantojamības iespēja (īpaši I tipa), un tie var tikt nodoti tālāk ģimenē. Pētījumi liecina, ka augstāks bipolāro traucējumu risks ir personām, kurām slimo kāds pirmās pakāpes radinieks (piemēram, brālis/māsa vai kāds no vecākiem). Uzskata, ka bērniem, kuriem vienam no vecākiem ir bipolārie traucējumi, slimības attīstības risks ir aptuveni 10 līdz 15%. Bērniem, kuriem slimi abi vecāki, risks pieaug 40 līdz 50%. Jāatceras, ka slims radinieks nenozīmē, ka slimība noteikti attīstīsies. Pārmantošanas mehāniski ir sarežģīti un nav pilnībā izpētīti. Pat ja pārmanto par slimību atbildīgos gēnus, labvēlīgos apstākļos tie var neizpausties. Tomēr ikvienam, kuram tuvākā vai tālākā radu lokā ir šie traucējumi, ir īpaši svarīgi rūpēties par savu psihisko veselību un izvairīties no faktoriem, kas var veicināt slimības attīstību.
Kā nosaka diagnozi?

Foto: Freepik.com/ freepik
Diagnozi nosaka ārsts (visbiežāk psihiatrs), pamatojoties uz vizītes laikā iegūto informāciju un izvērtējot simptomu atbilstību bipolāro traucējumu kritērijiem, kas noteikti aktuālajā Starptautiskajā slimību klasifikatorā. Diagnozes noteikšanai svarīgi noskaidrot indivīda sūdzības, to attīstību laika gaitā un ietekmi uz ikdienas funkcionēšanu. Ārsts var aicināt aizpildīt veselības stāvokļa pašnovērtējuma anketas, arī miega un garastāvokļa dienasgrāmatu, lai precīzāk izsekotu garastāvokļa maiņām, to ilgumam un provocējošiem faktoriem. Ārsts uzdos jautājumus par alkohola un narkotisko vielu lietošanas paradumiem. Tiks izvērtēts vispārējais veselības stāvoklis un vajadzības gadījumā veiktas laboratoriskās analīzes, kas palīdz izslēgt citus medicīniskos iemeslus sūdzībām.
Svarīgi norādīt, ka ne visiem, kuriem ir garastāvokļa svārstības, diagnosticē bipolāros garastāvokļa traucējumus. Garastāvokļa maiņas var būt raksturīgas arī citiem stāvokļiem, piemēram, emocionāli nestabilai personībai. Reizēm, lai traucējumus varētu diferencēt, nepieciešams ilgāks novērošanas laiks.
Vai var kombinēties ar citiem traucējumiem?

Bipolārie traucējumi var kombinēties ar citām veselības problēmām, piemēram, trauksmes spektra un ēšanas traucējumiem, uzmanības deficīta un hiperaktivitātes sindromu, alkohola vai narkotisku vielu atkarību, fiziskās veselības problēmām (sirds slimības, vairogdziedzera slimības, galvassāpes, aptaukošanās un cits).
Vai diagnozi labāk turēt noslēpumā?
Slimība var nopietni ietekmēt un radīt stresu ne tikai pašam pacientam, bet arī ģimenes locekļiem un draugiem. Mānijas un depresijas laikā pacienti var izdarīt to, ko vēlāk nožēlo un par ko izjūt kauna un vainas sajūtu. Var tikt izšķērdēti ģimenes ietaupījumi, iegādātas dāvanas svešiem cilvēkiem, pieļautas kļūdas darbā. Mānijās iespējama iesaistīšanās sānsoļos, kas bojā partnerattiecības. Tikai paša pacienta ziņā ir izlemt, kam atklāt diagnozi, tomēr tuvo līdzcilvēku informēšanai par slimību var būt daudz ieguvumu. Iespēja atklāti runāt ar ģimenes locekļiem, partneri vai draugiem var palīdzēt pārvarēt slimības noteiktos izaicinājumus, gūt atbalstu ikdienā un krīzes situācijās. Tuvie cilvēki var iesaistīties ārstēšanas plāna īstenošanā, arī sniegt noderīgu informāciju veselības aprūpes speciālistiem. Reizēm var būt noderīgi informēt arī cilvēkus ārpus ģimenes un draugu loka, piemēram, darba kolēģus. Ja apkārtējie zinās par veselības problēmām un būs informēti, kā rīkoties krīzes situācijās, paasinājumu radītās nevēlamās sociālās sekas būs mazākas.
Ārstēšanas iespējas
Atkarībā no bipolāro traucējumu izpausmēm un norises, ārstēšana var ietvert dažāda līmeņa palīdzību (slimnīcā vai ambulatori, arī dienas stacionārā) un vairāku speciālistu iesaisti (psihiatrs, psihoterapeits, klīniskais psihologs, medmāsa, sociālais darbinieks, mākslu terapeiti, fizioterapeits un cits). Psihiatriskā palīdzība slimnīcā var būt nepieciešama pacientiem, kuru uzvedība ir bīstama, kuriem ir augsts pašnāvības risks vai psihotiski simptomi (atrautība no realitātes). Šādos gadījumos slimnīca kļūst par drošu vidi, kur nomierināties un stabilizēt garastāvokli mānijas vai depresijas periodā.
Garastāvokļa maiņas un citus bipolāro traucējumu simptomus var kontrolēt, ievērojot ārstēšanās plānu, kura divas galvenās komponentes ir medikamentozā ārstēšana un psiholoģiskās intervences. Mānijas un depresijas epizodes atkārtojas, tomēr to smagums un izpausmes laika gaitā var mainīties, attiecīgi arī ārstēšana laika gaitā jāpielāgo. Lai nodrošinātu veselības stāvokļa stabilitāti ilgtermiņā, nereti ārstēšanās jāturpina arī epizožu starplaikos un periodos, kad pašsajūta šķietami uzlabojas. Svarīgi sekot līdzi ne tikai psihiskajajai veselībai, bet arī fiziskās veselības stāvoklim un blakusslimību kontrolei. Konsultējoties ar ārstējošo psihiatru un sadarbībā ar ģimenes ārstu vismaz reizi gadā ieteicams veikt vispārējā veselības stāvokļa pārbaudi (ietverot, piemēram, asinsspiediena mērīšanu, svara noteikšanu, glikozes un holesterīna līmeņa kontroli, nieru un aknu funkcionālo rādītāju analīzes un citas).
Medikamentozā ārstēšana. Bipolāro traucējumu simptomātika ir ļoti mainīga. Diemžēl nav tāda viena medikamenta, kas spētu iedarboties uz visām slimības fāzēm vai izpausmēm, tāpēc ārstēšanās gaitā nākas izmantot dažādu grupu medikamentus un nereti medikamentu kombinācijas. Bieži jāizmēģina vairākus medikamentus un vairākas devas vai vairākas medikamentu shēmas, līdz tiek atrastas zāles, kas konkrētajam pacientam vislabāk palīdz un rada vismazāk blakusparādību. Svarīgi nepadoties pēc pirmā neveiksmīgā mēģinājuma. Ja kāds no medikamentiem ir neefektīvs vai rada traucējošas blakusparādības, noteikti jāmēģina kāds cits. Pacietība svarīga arī, vērtējot medikamentu efektivitāti, jo daži medikamenti pilnībā iedarbojas tikai vairāku nedēļu vai pat mēnešu laikā. Viegli izteiktas blakusparādības lielākoties izzūd, pielāgojot medikamenta devu vai organismam pierodot pie jaunajām zālēm. Ja blakusparādības ļoti traucējošas un pacients uzskata, ka medikaments jāmaina, tas jāpārrunā ar ārstējošo ārstu. Nesaskaņota medikamentu pārtraukšana var izraisīt zāļu atcelšanas simptomus vai sekmēt slimības simptomu atjaunošanos.
Visbiežāk bipolāro traucējumu kontrolei lieto tā dēvētos garastāvokļa stabilizatorus un jaunākās paaudzes jeb atipiskos antipsihotiskos līdzekļus. Var tikt nozīmēti medikamenti, kas nodrošina miegu vai mazina trauksmi. Antidepresanti var veicināt hipomānijas vai mānijas attīstību, tāpēc tos lielākoties nozīmē kombinācijā ar garastāvokļa stabilizatoriem vai antipsihotiskajiem līdzekļiem. Jārēķinās, ka medikamenti būs jālieto ilgstoši - iespējams, visu mūžu. Uzturošās ārstēšanas pārtraukšana bieži saistīta ar simptomu atjaunošanās risku vai risku, ka nelielas garastāvokļa svārstības pārtop izvērstā mānijā vai depresijā.
Psiholoģiskās intervences ir nozīmīgs papildinājums medikamentozajai terapijai. Tās palīdz atpazīt un koriģēt traucējošas emocijas, domas un uzvedību. Tās nodrošina emocionālo atbalstu, izglīto par slimību un palīdz noformulēt mērķus gan pacientiem, gan viņu tuviniekiem. Veicinot kontroles un cerību sajūtu, tās palīdz veidot reālistisku izpratni par to, cik lielā mērā slimība ir ārstējama.
Psihoizglītošana ir viena no psiholoģiskajām intervencēm, kas vērsta uz pacientu un/vai tuvinieku izglītošanu par bipolārajiem traucējumiem. Psihoizglītošana palīdz identificēt konkrētā indivīda grūtības, apzināt iespējas prognozēt un kontrolēt mainīgo garastāvokli, paplašināt atbalsta sistēmu, izveidot paasinājumu novēršanas plānu un sekmēt ārstēšanās ieteikumu ievērošanu.
Kognitīvi biheiviorālā terapija (KBT) sekmē neveselīgu un negatīvu pārliecību un uzvedības modeļu atpazīšanu un to maiņu uz veselīgākām un pozitīvākām pārliecībām un uzvedības modeļiem. KBT palīdz konstatēt epizožu veicinātājfaktorus, apgūt efektīvas stresa pārvaldības stratēģijas, sakārtot dienas režīmu. Metode var palīdzēt depresijas simptomu un miega traucējumu mazināšanā.
Atbalsta grupas pacientiem vai tuviniekiem sniedz iespēju iegūt svarīgu informāciju par slimību, tās izpausmēm un ārstēšanas iespējām. Tā ir iespēja iepazīsties ar citu pacientu vai ģimeņu reālās dzīves pieredzi un slimības pārvarēšanas veidiem. Šādas grupas nodrošina arī tik ļoti būtisko sajūtu, ka pacients vai ģimene nav vieni ar šādu problēmu.
Citas ārstēšanas iespējas
Atsevišķiem bipolāro traucējumu pacientiem var tikt ieteiktas citas ārstēšanas metodes.
Elektrokonvulsīvā terapija (EKT). Izmainot bioķīmiskos procesus smadzenēs, EKT palīdz kontrolēt dažu psihiatrisko slimību simptomus. Izmantojama, ja bipolāro traucējumu norise ir smaga un citas ārstēšanas metodes nepalīdz.
Atkārtotu impulsu transkraniālā magnētiskā stimulācija. Depresijas simptomus var mazināt, ar magnētiskā lauka palīdzību stimulējot noteiktus smadzeņu rajonus. Metode apsverama gadījumos, kad nav atbildes reakcijas uz ārstēšanu ar medikamentiem.
Narkoloģiskā palīdzība. Bipolāro traucējumu pacientiem bieža problēma ir alkohola vai narkotisko vielu lietošana, kas var veicināt paasinājumu attīstību gan tiešā veidā (darbojoties kā provocējošais faktors), gan netiešā (mazinot līdzestību ārstēšanai). Lai bipolāro traucējumu ārstēšana būtu sekmīga, pacientiem ar alkohola vai narkotisko vielu pārmērīgu lietošanu vai atkarību jāārstē arī šīs problēmas.
Neārstēti bipolārie traucējumi var radīt nopietnas sekas, ietekmējot visas dzīves jomas:
- problēmas, kas saistītas ar alkohola un narkotisko vielu lietošanu;
- pašnāvība vai pašnāvības mēģinājums;
- juridiskas un finansiālas problēmas;
- sabojātas attiecības;
- slikti rezultāti mācībās vai darbā.
Profilaktiskie pasākumi

Foto: Freepik.com / ArtPhoto_studio
Lai mazinātu bipolāro traucējumu ietekmi uz ikdienu un slimības paasinājumu attīstības risku, svarīgi ievērot vairākus nosacījumus.
- Strukturēts dienas režīms attiecībā uz miegu, ēdienreizēm un fiziskām aktivitātēm. Svarīgi ievērot regulāru miega režīmu – iet gulēt un celties aptuveni vienā un tajā pašā laikā, optimālais miega ilgums – septiņas līdz deviņas stundas. Bipolāro traucējumu pacientiem naktsmaiņu darbs nebūs piemērotākā izvēle. Regulāras pietiekamas intensitātes fiziskās aktivitātes (piemēram, skriešana, peldēšana, riteņbraukšana) var mazināt depresijas un trauksmes simptomus, uzlabot miegu un sekmēt sirds un asinsvadu sistēmas un smadzeņu veselību. Fiziskas aktivitātes var palīdzēt arī izlādēt enerģiju periodos, kad tās ir par daudz.
- Stresa pārvaldība. Smadzenes un ķermenis līdzīgi reaģē gan uz pozitīviem, gan negatīviem pārdzīvojumiem, un tie var provocēt slimības paasinājumu. Svarīgi apzināt stresu radošos faktorus un apgūt to pārvaldīšanas tehnikas.
- Agrīno brīdinājuma simptomu atpazīšana. Laika gaitā izkristalizējas, kāda ir slimības norise konkrētajam cilvēkam un kādi faktori veicina epizožu attīstību. Agrīni uzsākot ārstēšanu, iespējams novērst epizodes tālāku attīstību izvērstā mānijā vai depresijā. Mānijas pirmā pazīme bieži vien ir samazināta vajadzība pēc miega un aktivitātes paaugstināšanās. Brīdinājuma simptomus vēlams pārrunāt ar tuvajiem cilvēkiem, jo nereti pats pacients var nepamanīt epizodes sākumu un tieši tuvie cilvēki ir tie, kuri pirmie pamana šīs pazīmes un mudina sazināties ar ārstējošo ārstu, lai pielāgotu terapiju.
- Zāļu lietošana saskaņā ar ārsta norādījumiem. Uzlabojoties pašsajūtai, var rasties vēlme atteikties no zāļu lietošanas. Zāļu devas mazināšana vai to lietošanas pārtraukšana, nekonsultējoties ar ārstu, var izraisīt zāļu atcelšanas simptomus vai pasliktināt veselības stāvokli. Māniju pacienti izjūt kā patīkamu stāvokli, tāpēc nereti atsakās no zāļu lietošanas. Ja medikamenti pārtraukti pārlieku ātri, atsākot to lietošanu, var būt vajadzīgs ilgāks laiks, lai stāvokli stabilizētu.
- Krīzes plāna izstrādāšana. Neapjukt krīzes situācijās palīdzēs krīzes situāciju apzināšana un rīcības plāna izstrāde. Ieteicams to pārrunāt arī ar tuvajiem cilvēkiem – ģimenes locekļiem, draugiem, darba kolēģiem.
- Garastāvokļa, pašsajūtas un aktivitāšu dienasgrāmata. Tā palīdzēs atpazīt garastāvokļa maiņas un tās veicinošos faktorus.
- Izvairīšanās no alkohola un narkotisku vielu lietošanas, smēķēšanas. Šīs vielas ietekmē bioķīmiskos procesus smadzenēs un var pasliktināt simptomus vai sekmēt to atjaunošanos. Smēķēšana var izmainīt ārstēšanā izmantoto medikamentu iedarbību.
- Jēgpilna dzīve. Ikvienam ir iespēja dzīvot kvalitatīvu dzīvi un īstenot savu potenciālu, nosakot pacienta vērtībām un pārliecībām atbilstošus mērķus. Ja tie ir noformulēti reālistiski, neviena psihiatriska slimība nevar būt šķērslis, lai tos sasniegtu.
Kā sadzīvot ar tuvinieku, kuram ir bipolārie traucējumi?
Nav viegli būt līdzās cilvēkam, kurš piedzīvo kādu no bipolāro traucējumu epizodēm, tomēr līdzcilvēku atbalsts un iesaiste šajās situācijās ir īpaši nozīmīga. Tuvie cilvēki nereti ir tie, kuri pirmie pamana izmaiņas uz labo vai slikto pusi pacienta veselības stāvoklī, uzvedībā un medikamentu lietošanas paradumos un var sniegt vērtīgu informāciju pacienta aprūpē iesaistītajiem speciālistiem.
Pirmais ieteikums tuviniekiem ir izglītoties un iegūt pēc iespējas vairāk informācijas par slimību. Būtiski ir atbalstīt pacientu centienos ievērot ārstēšanās plānu un profilaktiskos pasākumus – mudināt ievērot veselīgu dzīvesveidu, lietot pilnvērtīgu uzturu, pietiekami izgulēties, neizlaist medikamentu devas. Palīdzoša var būt iesaistīšanās kopīgās aktivitātēs (fiziskās aktivitātes, pastaigas). Svarīgi izrādīt regulāru, bet neuzbāzīgu interesi par pacienta pašsajūtu, mudināt viņu dalīties savos pārdzīvojumos, uzklausīt viņa bažas un raizes, aicināt atklāti runāt arī par sliktu pašsajūtu un domām. Frāzes, ko var izmantot tuvinieka atbalstam apkopotas 3. tabulā.
Būtiski ir pārrunāt ar pacientu rīcību krīzes situācijās. Pamanot paasinājumu pirmās brīdinājuma pazīmes, jāaicina pacientu vērsties pie ārsta, lai pielāgotu ārstēšanu. Ja pacientam nešķiet, ka viņam ir kādi traucējumi, nepieciešamību konsultēties ar ārstu jāmēģina pamatot ar kādu no pacientam saprotamiem simptomiem, piemēram, bezmiegu, trauksmi, aizkaitināmību. Mēģinājumi pārliecināt mānijas pacientu par viņa uzvedības neadekvātumu vai strīdēšanās nebūs lietderīga, tikai saasinās situāciju. Rūpējoties par savu un tuvinieka drošību, ieteicams laikus noglabāt automašīnu atslēgas, svarīgus dokumentus, liegt pieeju skaidras un bezskaidras naudas līdzekļiem, jo paasinājumos iespējama neapdomīga naudas šķērdēšana, pārgalvīga un neapdomīga rīcība. Akūtās situācijās - ja novērota agresīva uzvedība, pašnāvības draudi vai pašnāvības mēģinājums, jāsauc Neatliekamā medicīniskā palīdzība. Ja pacients izteicis pašnāvības draudus vai mēģinājis veikt pašnāvību, svarīgi viņu neatstāt vienu līdz brīdim, kad viņš tiek nodots mediķu rokās.
Rūpēs par slimo tuvinieku nedrīkst atstāt novārtā sevi. Tikai uzturot sevi labā fiziskajā un emocionālajā formā, būs iespējams sekmīgi palīdzēt tuviniekam tikt galā ar noskaņojuma “augšām” un “lejām”. Palīdzoši var būt pārrunāt savas grūtības ar cilvēkiem, kuriem uzticaties, vajadzības gadījumā var izmantot klīniskā psihologa vai psihoterapeita palīdzību. Svarīgi nevainot sevi par kļūdām un neveiksmēm, tās garajā ceļā ir neizbēgamas. Drīzāk jāmēģina tās izmantot kā mācību nākamajām reizēm. Jānovērtē visas mazās uzvaras un izdošanās un sevi par tām jāpaslavē. Lai atgūtu savu iekšējo līdzsvaru, uz laiku, ja tas nepieciešams, ir pieļaujama arī distancēšanās no slimā tuvinieka. Jāatceras, ka nevienu nav iespējams paglābt no bipolārajiem traucējumiem vai piespiest uzņemties atbildību par savu veselību. Atbalsts un vēlme palīdzēt ir galvenais, ko otram var sniegt, pārējais ir paša pacienta atbildība.

Raksta avots: www.arsts.lv